Centrais de Esterilização – novo conceito: Unidade de Reprocessamento de Dispositivos Médicos (RUMED)
Resenha histórica
Embora os conceitos base se mantenham, muita coisa mudou em termos de “filosofia” de esterilização. Não só foram alteradas as designações dos métodos vs equipamentos como houve igualmente mudanças decorrentes do necessário cumprimento das “obrigações” comunitárias e das exigências de um país progressivamente moderno que queremos ser e somos, sempre com o objetivo da melhoria dos processos e equipamentos de Esterilização.
A situação nos anos 60
Os Autoclaves (Esterilizadores) posicionavam-se, de modo/plano frontal, com espaços laterais e à retaguarda para trabalhos de manutenção técnica, sendo, efetivamente, uma situação em que os materiais a esterilizar, embora seguindo o sentido “correto” (na direção da área dos esterilizados), não permitia, obviamente, a separação das áreas de trabalho.
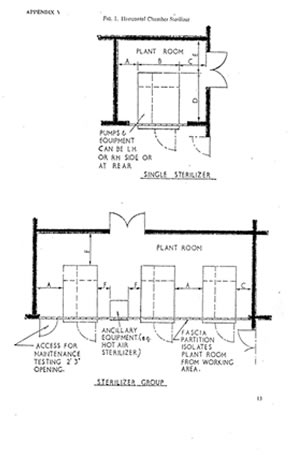
(fonte: Hospital Technical Memorandum 10 1968)
(fig. 2)
Como funcionava a Esterilização do Hospital
Numa visita que tive oportunidade de realizar, em contexto de estágio, ao Charing Cross Hospital (Fulham Palace Rd, London W6 8RF, Reino Unido), verificou-se que no piso dedicado integralmente ao Bloco Operatório, cada duas Salas de Operações (das 24 existentes), eram “servidas” por um Autoclave de portas opostas.
No entanto, este Hospital já funcionava segundo uma lógica de Esterilização centralizada, isto é, existia no piso mais inferior um Serviço exclusivo/dedicado às tarefas de esterilização servindo todo o Hospital
Conceitos à época
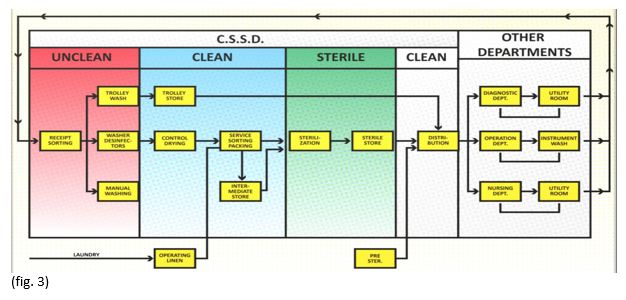
A partir desta observação, pude verificar que existiam dois conceitos aplicáveis, a saber, o TSSU (Theatre Sterile Supply Unit), que define a denominada subesterilização dentro da zona assética do bloco operatório, e o CSSD - Central Sterile Supply Department, que se define como o Departamento que trata de receber, limpar / desinfetar, empacotar, esterilizar, armazenar e distribuir, todos os instrumentos cirúrgicos (dispositivos médicos), de acordo com protocolos bem delineados e procedimentos padronizados, abrangendo todo o hospital.
Adotando esta definição temos, a seguir, uma imagem (em blocos) demonstrativa sobre o funcionamento do Departamento Central de Esterilização.
Desenvolvimento do Serviço de Esterilização
- Ao ter o CSSD separado, podemos diminuir o custo associado aos Esterilizadores através da centralização dos equipamentos num único departamento. Além disso, consegue-se ainda que as equipas dedicadas possam efetivamente monitorizar o processo de esterilização, de acordo com as exigências dos procedimentos (Bloco Operatório).
- O CSSD requer competência técnica, o que implica que o departamento controle todas as atividades de gestão de ativos relativas à aquisição/seleção dos instrumentos cirúrgicos (gerais e especializados) e outros não especificados.
(Fonte: Central Sterile & Supply Department -In a quaternary care hospital, by Dr. Sudha Pathak & Mr. Omkar More)
Realidade em Portugal (anos 70 e 80)
- Em Portugal, a grande maioria dos Hospitais funcionava com Serviços de Esterilização (SE) “mais ou menos” centralizados, bem como zonas de trabalho, à semelhança dos designados TSSU.
- Acresce dizer que os ditos SE ainda não adotavam o sistema de separação de áreas limpas/não limpa e até esterilizados embora, claro, já se pronunciasse a mudança para Autoclaves de dupla porta.
Realidade em Portugal (anos 80 e 90)
- Nesta época, começaram a entrar (em força) nos Hospitais (principalmente, nos novos construídos), as Centrais de Esterilização, onde a ideia era efetivamente centralizar todas as atividades relacionadas com a Esterilização.
- A localização destas Centrais fez-se, em alguns casos, contígua / junto ao Bloco Operatório ou, em alternativa, com ligações verticais diretas, por Elevador, sendo que os Autoclaves eram de duas portas (barreira sanitária). Isto não acontecia sempre no caso das Máquinas de Lavar e Desinfetar, já que este conceito ainda se encontrava numa fase algo embrionária.
Curiosidade: Nesta altura, eu tinha já conhecimento de que, nos Estados Unidos, o conceito de separação de áreas de trabalho dentro do Serviço de Esterilização dizia mais respeito às Máquinas de Lavar e Desinfetar (separando a zona de Lavagem e Desinfeção da zona de Preparação e Empacotamento).
Realidade em Portugal (anos 90 e 00)
- A realidade foi sendo progressivamente alterada: as Máquinas de Lavar e Desinfetar passaram a ser de duas portas, permitindo “completar” o conceito de Centrais de Esterilização (CE) com padrões assentes totalmente em 3 áreas de trabalho.
- Nesta mesma altura, começa a surgir, em substituição do termo CE, a designação Serviço de Esterilização Centralizada (SEC) e, até, Serviço Central de Esterilização (SCE).
Informações importantes até aqui
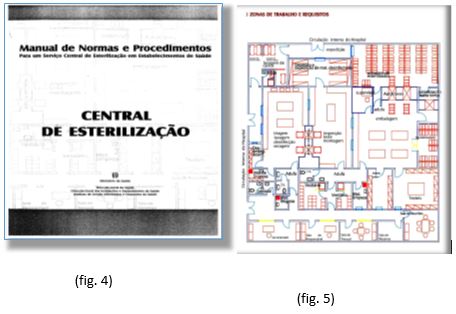
- Em 2001, foi publicado um Manual (fig.4), sob a égide da Direção-Geral da Saúde que, e até hoje, foi, em minha opinião, o documento que mais contribuiu para a “normalização” e a prossecução das boas práticas (state of art), em Esterilização/Centrais de Esterilização.
- De notar que este Manual, entre outras das suas particularidades, definia, com bastante rigor, as Infraestruturas Técnicas Especiais que deveriam adotar-se na instalação dos equipamentos.
- Ainda neste Manual (pág. 11), surge a planta de um SCE, considerada com a arquitetura e circuitos (matérias, pessoal) ideal;
- Na planta, é visível a grande preocupação em responder aos requisitos da centralização (com a receção e a expedição bem definidas, a otimização dos espaços, a localização dos equipamentos, etc.
O que é o RUMED / URDMUM
Informações atuais
- Toda a “dinâmica” continuou mas, como em tudo no nosso mundo, houve que fazer mudanças e adequar os novos paradigmas e/ou novas exigências, começando a haver a necessidade de alterar o funcionamento “interno” dos SCE.
- Esta alteração teve muito a ver com o aumento das valências, não só dos Hospitais em si, como também com o facto “de os centros de cirurgia ambulatória, médicos especialistas e re-processadores externos…” (fonte: Central Service 4/2014) começarem a ter necessidade de processar os dispositivos médicos, sendo que o termo RUMED (Reprocessing Unit for Medical Devices) surge, assim, em pleno e em “substituição” do termo antes usado, CSSD, descrito anteriormente com algum pormenor.
- Nesta conformidade, o Comité de Higiene, Construção e Tecnologia da DGSV (DGSV® eV: Deutsche Gesellschaft für Sterilgutversorgung), na tradução em inglês, German Society of Sterile Supply, entendeu recomendar / afirmar que se deveria ter, como foco principal nas “alterações“ ao CSSD, alguns pré-requisitos estruturais do CCSD. A adoção dessas alterações originou o termo RUMED.
- Devemos afirmar que o referido Comité teve em consideração, para aquelas alterações, as adoções expressas em vários Regulamentos, bem como as experiências acumuladas até então, como sejam as explanadas, entre outras publicações, em:
- ”Hygiene requirements for reprocessing medical devices“; this is a recommendation jointly compiled by the Commission for Hospital Hygiene and Infection Prevention (KRIN KO) at the Robert Koch Institute (RKI) and the German Federal Institute for Drugs and Medical Devices (BfArM), issued in October 2012; Annex 5 ”Overview of requirements for Reprocessing Units for Medical Devices“ is of particular relevance.
- Recommendation for medical device reprocessing, framework conditions for uniform administrative action, compiled by: RKI/BfArM Recommendation Project Group, which is part of the Medical Devices Working Group (AGMP).
- DIN 1946:4, 2008 “Room ventilation systems in buildings and premises of the healthcare sector”.
- Technical Regulation for Biological Substances (TR BA 250 – 2014)
(fonte: Central Service 4/2014 – Part 1 - Basics)
- Em Portugal, atualmente, está em curso no IPQ a CTA (COMISSÃO TÉCNICA DE NORMALIZAÇÃO AD HOC ATIVA) 36, precisamente encarregue de estabelecer a Norma “REPROCESSAMENTO DE DISPOSITIVOS MÉDICOS DE USO MÚLTIPLO (RDMUM)”. Esta comissão tem como intuito criar uma Norma que tenha em consideração os princípios e pressupostos do que levou ao “aparecimento” da RUMED, sem prejuízo, evidentemente, da adequação à nossa “realidade”, fazendo parte daquela Comissão representantes de várias entidades (Empresas, Institutos, Ordens, Hospitais, Associações, etc.).
Avaliação básica do que é necessário para o planeamento, construção ou reconstrução, de um RUMED (tradução para português, URDM / URDMUM)
- Os aspetos a considerar, antes de tomada da decisão de avançar com uma URDM, passa pela definição da localização dentro (fisicamente) do Hospital, ou exteriormente (noutras Unidades de Saúde), devendo-se ponderar as rotas / trajetos utilizados, que convém serem o mais curtos possível (receção / expedição), bem como se a “ligação” é horizontal ou vertical, se se trata de uma área autónoma só para o URDM e se estamos perante um caso em que haja a necessidade de responder a consumidores externos (consignação), devendo-se proceder à averiguação das possibilidades de acessos ao URDM.
- A definição do espaço /áreas requeridas, dentro do URDM, depende, entre outros fatores, do número de Intervenções Cirúrgicas/ ano, quantidade e “qualidade” dos Dispositivos Médicos (como são e para que efeitos), já não se considerando importante ter como base o número de camas de internamento, uma vez que e entre outras causas, se assiste a um menor tempo de internamento hospitalar e mais procedimentos / operações cirúrgicas ambulatórias.
(fonte: Central Service 4/2014 – Part 1 - Basics)
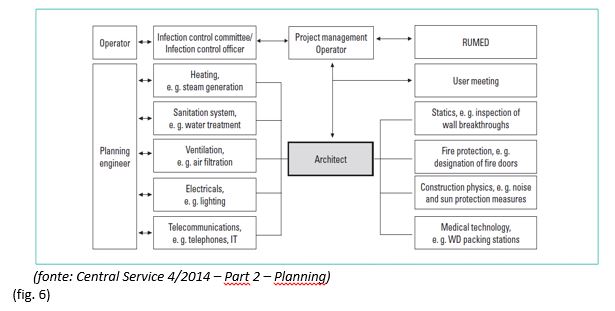
Exemplo de Organigrama: Âmbito das competências para o planeamento da construção de um RUMED
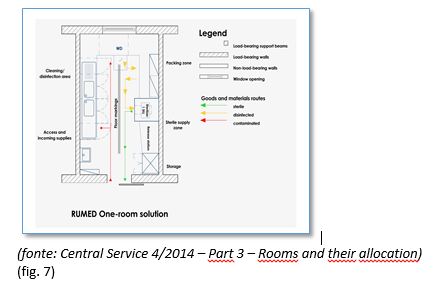
RUMED – Salas e suas localizações (2 exemplos de orientação)
- RUMED 1 - Solução de uma Sala (fig. 7), essencialmente com duas Zonas “integradas” na mesma Sala, com marcação / sinalização no pavimento, em que a separação “organizacional” das zonas, tem em consideração essas 2 subzonas, como se segue:
- Limpeza / Lavagem e Desinfeção
- Embalagem, Esterilização (1 x UTE) e estéreis.
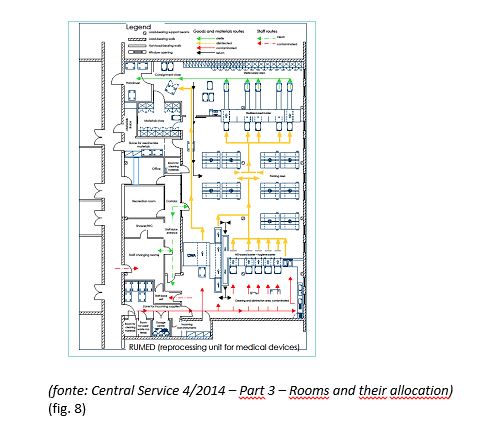
- RUMED 2 - Solução com separação de Salas (fig. 8), sendo que as subzonas se organizam, como se segue:
- Limpeza e Desinfeção (contaminados)
- Zona de entrada de DMs
- Área de Limpeza / Desinfeção, com equipamento de barreira sanitária (Máquinas de Lavar e Desinfetar)
- Zona de Preparação de/e Empacotamento
- Equipamento de selagem
- Equipamento de barreira sanitária (Esterilizadores Horizontais)
- Zona de Esterilizados
- Outras salas
- Vestiários, pausa, supervisão, …
- Adufas (uma de entrada para mudança de vestuário e calçado de proteção e outra de saída para o efeito contrário (com depósito))
- Materiais de limpeza, detergentes e lixos
- Consumíveis.
- Elevadores de acesso (sujos e esterilizados)
- Sistemas de produção de vapor de água e água tratada.
Artigo publiacado na TecnoHospital nº84
Artigo de José Américo Guedes (licenciado em Engenharia Mecânica e Mestre em Engenharia Biomédica. O seu percurso profissional começou no SUCH, prosseguiu nas empresas JSM – José dos Santos Monteiro, Lda (entre 1991 e 2005), PROHS, SA., (entre 2003 e 2017), MILPLUS, Lda. (entre 2004 e 2011) e LABLAD, Lda. (2017).)
Outros artigos que lhe podem interessar